Urgencia ginecoobstetrica
Bartolinitis
¿Qué
es? ¿Cómo se produce?
Las glándulas de Bartolino (o vestibulares
mayores), son dos glándulas secretoras pequeñas no visibles, situadas a cada
lado de la apertura de la vulva. Su función es secretar una pequeña cantidad de
líquido que ayuda a la lubricación vaginal durante el coito.
El resultado de la inflamación de una o ambas
glándulas es relativamente indolora, y es conocida como bartolinitis. Algunas veces, el líquido dentro del quiste de bartolino
puede infectarse provocando tumefacción o formación de un absceso de bartolino.
Cuando se produce el absceso, este no se genera en la glándula misma, sino que
en el conducto de ésta. Esto se produce generalmente secundario a la
colonización con Clamidia y/o Gonococo, estos microorganismos producen
inflamación, edema y finalmente la obstrucción del conducto. De esta manera, se
genera un cambio del ambiente, favoreciendo el crecimiento anaeróbico.
Habitualmente el proceso es unilateral y se
caracteriza por dolor e hinchazón. Sólo en casos avanzados ocasiona
sintomatología sistémica.
Etiopatogenia
Se puede dar por la presencia de bacterias en la entrada de la vagina, si estas
bacterias llegan a los conductos de las glándulas de Bartolino estas se
inflaman, entonces no pueden expulsar las secreciones porque sus paredes se
pegan, taponándose, y al no vaciarse, se infecta hasta la misma glándula y se
produce un absceso, que es el llamado absceso
de Bartolino.
Una causa en principio no infecciosa
deviene del llamado quiste del Bartolino. Aquí sucede que sólo una parte tapona la secreción de la glándula y se forma primero la
cavidad rellena de líquido. Más tarde, al llegar a este quiste las bacterias,
se infecta y se produce Bartolinitis.
Estas
bacterias no necesariamente son por una enfermedad de transmisión sexual. Pueden ser
de otra zona de nuestro organismo, por ejemplo Escherichia Coli del
intestino o Staphylococcus aureus de la piel y vías respiratorias. Otras
veces puede ser causada por la bacteria de la gonorrea o clamydia, ambas enfermedades de transmisión sexual.
Bastantes tipos de
bacterias pueden causar la infección, incluyendo:
- Neisseria gonorrhoeae (gonococo)
- Chlamydia trachomatis (clamidia)
- Escherichia coli (E. coli)
- Streptococcus pneumoniae (estreptococos)
- Staphylococcus spp. (estafilococos)
- Haemophilus influenzae
Factores de riesgo
- Exposición a enfermedades de transmisión sexual (relaciones sexuales sin condón)
- Múltiples parejas sexuales
- Traumatismo Riesgo aumentado a mayor número de partos
- Episodio previo de bartolinitis
Se estima que el 2% de las mujeres desarrollarán un quiste o absceso de la glándula de Bartolino durante su vida. La incidencia de quistes del conducto de Bartolino aumenta con la edad hasta la menopausia, disminuyendo a partir de entonces.
Signos y síntomas
La mayoría de los quistes de Bartolino no causan ningún síntoma, si el quiste es pequeño y no se produce infección, es posible que no se note. Sin embargo si crece, se puede sentir la presencia de un bulto cerca de la abertura vaginal. Aunque un quiste suele ser indoloro, a veces puede ser muy molesto.
Por otro lado el absceso de Bartolino es muy molesto y doloroso. Se puede experimentar:
- Tumoración vulvar generalmente localizada a nivel de la horquilla (a las 4 y 8 del reloj)
- Molestias al caminar o sentarse
- Malestar general
- Dolor
- Dispareunia
- Fiebre (>38°)
- Aumento de temperatura local
Diagnóstico
El diagnóstico de un absceso
de Bartolino se realiza mediante la exploración y el exámen físico, acompañada
de una completa anamnesis.
El diagnóstico se
puede complementar con la toma de una muestra de secreción vaginal o del cuello
uterino para detectar una infección de transmisión sexual, como ayuda para
identificar el patógeno responsable de la infección.
Diagnóstico diferencial:
- Celulitis
- Fascitis necrotizante
- Quistes mesonéfricos vaginales
- Lipomas
- Fibromas
- Trastornos asociados: Dispareunia.
Tratamiento
Realizar baños
de asiento con agua tibia varias veces al día puede ser
suficiente en casos leves para que el quiste se desinflame y drene la
secreción. En caso de infección o si la causa fuese la infección, se tomarán
otras medidas más invasivas. En este caso el tratamiento consiste en el drenaje quirúrgico.
Dicho drenaje y aseo basta para el tratamiento de la infección por anaerobios,
pero es importante recordar que si la patogénesis es secundaria a Clamidia y/o
Gonococo, es necesario dar tratamiento antibiótico contra dichas bacterias en
pacientes de alto riesgo: inmunosuprimida, signos inflamatorios sistémicos,
celulitis local extensa, infección conocida o de alta sospecha por Gonococo o
Clamidia.
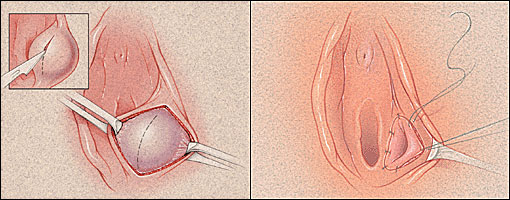
La técnica quirúrgica usada es el drenaje
quirúrgico y la marsupialización. Se puede necesitar cirugía para drenar un quiste
infectado o en casos en que sea muy grande. Para los casos en que sea necesaria
una intervención, se puede colocar un catéter para drenar el quiste, o abrir
quirúrgicamente el quiste (marsupialización). El tratamiento tiene una tasa de
éxito del 85%, independientemente del método utilizado.
Inserción de un catéter
El cateterismo es un procedimiento menor y
se realiza como un procedimiento ambulatorio. Habitualmente se lleva a cabo
bajo anestesia local.
Se hace una pequeña incisión en el quiste, permitiendo que drene, y luego se coloca
un pequeño tubo de goma con un globo en el extremo (conocido como catéter de Word) en la
incisión. El catéter permanece en el lugar durante 2 a 4 semanas para permitir
un drenaje completo, después de lo cual se retira.
Marsupialización
Los quistes también se pueden abrir de
forma permanente mediante un método llamado marsupialización.
Este procedimiento quirúrgico se aplica a menudo a los quistes de Bartolino
recurrentes o cuando solo el drenaje no conseguiría eliminarlo de forma
efectiva y completa. Se realiza como un procedimiento ambulatorio y dependiendo
de la complejidad, puede que se tenga que realizar el procedimiento bajo anestesia
general.
La marsupialización consiste en realizar
una incisión amplia en losanjo. Se ponen puntos que unen el conducto de la
glándula con la piel evertiendo este, evitando así su cierre y re-abscedación.
En ocasiones la inflamación impide realizar esta técnica y basta con un buen
drenaje. Un catéter insertado facilita el drenaje durante algunos días después
del procedimiento y ayuda a prevenir que reaparezca.
Se debe evitar tener relaciones sexuales
hasta que la herida haya sanado completamente, que por lo general toma
alrededor de 2 semanas. Las complicaciones después de la marsupialización son
raras, pero pueden incluir: infecciones, abscesos recurrentes, sangrado y
dolor.
Extirpación de la glándula de Bartolino
Rara vez, cuando los quistes son persistentes, o los procedimientos anteriores no han sido efectivos, se puede recomendar la cirugía para extirpar la glándula de Bartolino. La extirpación quirúrgica se hace generalmente bajo anestesia general y tiene una estadia hospitalaria de 2-3 días.
Los riesgos de este tipo de cirugía incluyen sangrado, hematomas e infección de la herida. En el tercer día del postoperatorio, se recomienda realizar baños de asiento y es posible la indicación de laxantes. Por lo general, las relaciones sexuales se pueden reanudar al cabo de 4 semanas.
Fármacos de elección
Antibióticos de amplio espectro: Ampicilina 500 mg. v.o. c/6 hrs, u otro ATB de amplio espectro como:
Amoxicilina 500mg v.o. c/8hr por 7-14 días
Azitromicina 500mg c/24hr por 2 días
Ciprofloxacino 250-500mg v.o. c/12hr por 7-14 días
Metronidazol 500-750 mg v.o. c/8hr por 10 días.
Antiinflamatorios: paracetamol, ibuprofeno, ketoprofeno, naproxeno. AINES en general.
Seguimiento
Control de la paciente: seguimiento para controlar el drenaje espontáneo, la necesidad de tratamiento quirúrgico, o control post intervención quirúrgica. Posibles complicaciones: Formación de quistes crónicos.
Pronóstico
Aunque un quiste de Bartolino puede ser muy doloroso, no es potencialmente mortal. No se puede prevenir completamente la formación de nuevos quistes, sin embargo, la eliminación quirúrgica o con láser hace que sea menos probable que se repita en el mismo sitio. No obstante, aquellas personas que han tenido un quiste son más propensas a tener otro en el futuro. De hecho, pueden repetirse cada pocos años.
Prevención
No hay manera de prevenir la bartolinitis ni los abscesos de bartolino, sin embargo, la práctica de sexo seguro y mantener buenos hábitos de higiene pueden ayudar a prevenir que microorganismos colonicen esta zona.
Desarrollo del caso
El día 10 de Agosto acude al servicio de urgencia usuaria de iniciales K.F.C.C. de 38 años a consulta ginecológica por molestias en zona genital.
Ingresa al Box con deambulación dificultosa, no logra sentarse y refiere intenso dolor en zona genital, asociado a una protuberancia y proceso inflamatorio hace 2 días, dolor muy intenso +++.
A la inspección se observa glándula izquierda de Bartolino inflamada, zona enrrojecida, con calor local y muy sensible a la palpación.
Anamnesis:
38 años
G2P2A0
Usuaria de DIU
Ant. Mórbidos: no refiere
Ant. Mórbidos: no refiere
Ant. Mórbidos familiares: no refiere
Ant. Ca mama: no
Ant. CaCu: no
Habitos: no refiere Alergias: penicilina y ciprofloxacino
Habitos: no refiere Alergias: penicilina y ciprofloxacino
Antecedentes Ginecológicos importantes:
- 2009: condilomatosis (tratada, se deja con PAP anual)
- 2013: leucorreas a repetición (tratadas)
- 2014: tricomoniasis (tratadas)
- 2015-2016 vulvovaginitis (tratadas)
- 3 episodios de bartolinitis (2006,2009,2012)
La usuaria es evaluada por medico, para un posible drenaje o manejo expectante, quien finalmente decide citar al día siguiente para realizar el drenaje del absceso. Por lo tanto, realizo la hoja de ingreso de la señora, y se entrega educacion sobre como se lleva acabo el drenaje, que es un procedimiento ambulatorio.
Hipótesis diagnostica
38 años
M2 2 PTVE
PIG 3 años
Absceso de bartolino
Factores de riesgo
- Múltiples parejas sexuales simultáneas
- Relaciones sexuales sin condón
- Antecedentes de leucorreas a repetición (desde 2013)
- Antecedente de tricomoniasis (2014)
- Antecedente de vulvovaginitis (2015-2016)
- Tres episodios anteriores de Bartolinitis
Conducta matrona
Anamnesis exhaustiva, corroborando historia clínica.
Inspección y exploración genital (características generales de la zona, labios mayores, menores, coloración de la piel y mucosas, temperatura local, exhudado, presencia de protuberancia a nivel de la horquilla). Evaluar localización y características de la protuberancia (glandulas de bartolino).
Especuloscopía para observar presencia de flujo patológico
Tacto vaginal bimanual (para evaluar movilidad y sensibilidad)
Educación sobre:
Educación sobre:
- Bartolinitis, que es, factores de riesgo, posibles soluciones, formas de prevención
- Conductas de higiene
- Conductas sexuales de riesgo
- Uso de preservativos
- Consejería sobre infecciones de transmisión sexual
DISCUSIÓN
En relación a la usuaria presentada, existen
multiples aristas por donde partir. Usuaria se sentía muy acongojada producto
de este cuarto episodio de Bartolinitis, pero ella no comprendía cuales eran
las conductas que posiblemente favorecían el desarrollo de su problema.
K.F.C.C corresponde a una usuaria con varios
factores de riesgo que tienen un abordaje desde distintas dimensiones, pero
principalmente desde el ambito de las conductas sexuales. Presenta múltiples parejas,
parejas simultáneas, sin uso de preservativo con ninguna de ellas y con
historial de infecciones de transmisión sexual. Por lo que lo fundamental en
este caso es la educación y prevención, roles preponderantes dentro de la
atención primaria de salud.
La usuaria permaneció por 1 mes con estas
molestias y el intenso dolor que se volvía cada vez más fuerte e invalidante,
por lo que su calidad de vida se vió fuertemente afectada, no solo en lo físico
sino también en lo emocional. De aquí nace la importancia de una adecuada
atención, de un correcto diagnóstico, correcta derivación y oportuna
intervención, todos estos puntos claves en la atención clínica, cuyo único fin
es mantener de la mejor manera la calidad de vida de nuestras usuarias.
Para mayor informacion sobre el manejo de esta patologia visite la siguiente publicacion:



Comentarios
Publicar un comentario